Jak se vytváří vakcína proti koronaviru a jak může zastavit pandemii
Zdravotní Stav / / December 28, 2020

Populární věda edice o tom, co se právě teď děje ve vědě, strojírenství a technologii.
Desítky biotechnologických společností a vědeckých ústavů bojují proti pandemii, aby vytvořily různé možnosti vakcín pro nový koronavirus SARS - CoV - 2. Zjistili jsme, jaké technologie se používají k jejich vývoji, jak dlouho bude trvat do okamžiku, kdy bude možné očkovat vakcínu COVID-19, a zda se budoucí vakcína může zastavit pandemický.
Pokaždé, když lidstvo čelí nové infekci, začnou současně tři rasy: o lék, testovací systém a vakcínu. Začal minulý týden v RuskuVědecké centrum Rospotrebnadzor začalo testovat vakcínu proti novému koronaviru pokusy s vakcínami proti koronavirům na zvířatech a v USA - již u lidíZačíná NIH klinické hodnocení zkoumané vakcíny pro COVID-19. Znamená to, že vítězství skončilo epidemický zavřít?
Podle WHO to deklarovalo asi 40 laboratoří na světěNÁVRH krajiny COVID - 19 kandidátských vakcín - 20. března 2020 že vyvíjejí vakcíny proti koronaviru. A to navzdory skutečnosti, že mezi nimi jsou jasní vůdci - například čínská společnost CanSino Biologics, která získala
DOPORUČENÝ NOVÝ VAKCÍN KORONAVIRU (VEKTOR ADENOVIRUS TYPU 5) SCHVÁLENÝ PRO KLINICKÉ ZKOUŠKY povolení k lidským zkouškám a americká moderna, která je již zahájila, je nyní obtížná předpovědět, která společnost tento závod vyhraje, a co je nejdůležitější, zda vývoj vakcín předběhne šíření koronavirus. Úspěch v této rase závisí v neposlední řadě na výběru zbraně, tedy na principu, na kterém je vakcína postavena.Mrtvý virus je špatný virus
Ve školních učebnicích se obvykle píše, že k očkování se používá zabitý nebo oslabený patogen. Ale tato informace je poněkud zastaralá. "Inaktivováno (" zabito ". - Cca. N + 1.) A oslabené (oslabené. - Cca. N + 1.) Vakcíny byly vynalezeny a zavedeny v polovině minulého století a je těžké je považovat za moderní, - vysvětluje v rozhovoru s N + 1 Olgou Karpovou, vedoucí katedry virologie, biologické fakulty, Moskevská státní univerzita Lomonosov. - Je to drahé. Je obtížné je přepravovat a skladovat, mnoho vakcín se dostává na místa, kde jsou potřeba (pokud mluvíme například o Africe) ve stavu, kdy už nikoho nechrání. “
Navíc to není bezpečné. Za účelem získání vysoké dávky „zabitých“ virus, musíte nejprve získat velké množství živých věcí, což zvyšuje požadavky na laboratorní vybavení. Pak je třeba ji neutralizovat - k tomu používají například ultrafialové světlo nebo formalin.
Kde je ale záruka, že mezi množstvím „mrtvých“ virových částic už nebude více, které by mohly způsobit onemocnění?
S oslabeným patogenem je to ještě obtížnější. Aby se oslabil, je virus nucen mutovat a poté jsou vybrány nejméně agresivní kmeny. Výsledkem však je virus s novými vlastnostmi a ne všechny lze předem předvídat. Kde je zase záruka, že jakmile se dostane do těla, virus nebude nadále mutovat a nebude produkovat „potomky“ ještě více „zlého“ než originál?
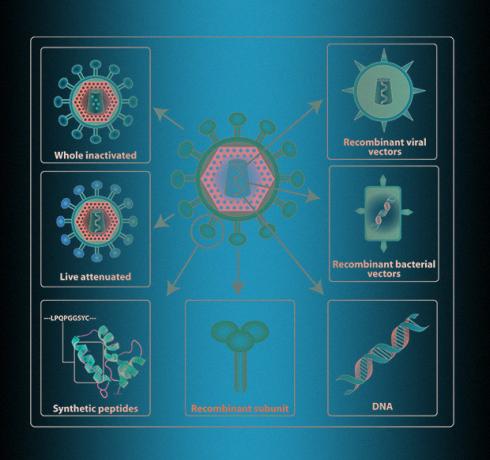
Proto se dnes „zabité“ i „nezabité“ viry dnes používají jen zřídka. Například mezi moderní vakcíny proti chřipce patří „oslabené patogeny“Chřipkové vakcíny nové generace: příležitosti a výzvy v menšině - pouze 2 z 18 vakcín schválených v Evropě a ve Spojených státech do roku 2020 jsou navrženy tímto způsobem. Z více než 40 projektů vakcín proti koronaviru je podle tohoto principu uspořádán pouze jeden - zapojuje se do něj Indický institut séra.
Rozdělte se a očkujte
Je mnohem bezpečnější zavést imunní systém ne s celým virem, ale s jeho samostatnou částí. Chcete-li to provést, musíte vybrat protein, pomocí kterého bude „interní policie“ osoby schopna přesně rozpoznat virus. Jedná se zpravidla o povrchový protein, pomocí kterého patogen proniká do buněk. Pak musíte získat nějakou buněčnou kulturu k produkci tohoto proteinu v průmyslovém měřítku. Děje se tak pomocí genetického inženýrství, a proto se tyto proteiny nazývají geneticky upravené nebo rekombinantní.
"Věřím, že vakcíny musí být rekombinantní a nic jiného," říká Karpova. - Navíc to musí být vakcíny na nosičích, to znamená, že proteiny viru musí být na nějakém druhu nosiče. Faktem je, že samy o sobě (proteiny) nejsou imunogenní. Pokud se jako vakcína použijí proteiny s nízkou molekulovou hmotností, nevytvoří se imunita, tělo na ně nebude reagovat, takže částice nosiče jsou naprosto nezbytné.
Vědci z Moskevské státní univerzity navrhují použít virus tabákové mozaiky jako takový nosič.Virus tabákové mozaiky - „Wikipedia“ (mimochodem, toto je úplně první virus objevený lidmi). Obvykle to vypadá jako tenká hůl, ale při zahřátí má tvar koule. "Je stabilní, má jedinečné adsorpční vlastnosti, přitahuje k sobě bílkoviny," říká Karpova. „Na jeho povrch můžete umístit malé proteiny, samotné antigeny.“ Pokud pokryjete virus tabákové mozaiky proteiny koronaviru, pak se pro tělo změní na napodobeninu virové částice SARS-CoV-2. „Virus tabákové mozaiky,“ poznamenává Karpova, „je účinným imunostimulantem pro tělo. Současně, protože rostlinné viry nemohou infikovat zvířata, včetně lidí, vyrábíme naprosto bezpečný produkt. “

Bezpečnost různých metod spojených s rekombinantními proteiny je učinila nejoblíbenějšími - nejméně tucet společností se nyní pokouší získat takový protein pro koronavirus. Mnoho lidí navíc používá další nosné viry - například adenovirové vektory nebo dokonce upravené „živé“ viry spalniček a neštovic, které infikují lidské buňky a množí se tam spolu s proteiny koronaviru. Tyto metody však nejsou nejrychlejší, protože je nutné zajistit in-line produkci proteinů a virů v buněčných kulturách.
Nahé geny
Produkci bílkovin v buněčné kultuře lze zkrátit a zrychlit tak, že buňky těla samy produkují virové proteiny. Vakcíny pro genovou terapii fungují na tomto principu - do lidských buněk lze vložit „nahý“ genetický materiál - virovou DNA nebo RNA. DNA se obvykle vstřikuje do buněk pomocí elektroporace, to znamená, že spolu s injekcí člověk dostává světelný výboj, v důsledku toho se zvyšuje propustnost buněčných membrán a řetězce DNA se dostanou dovnitř. RNA se dodává za použití lipidových vezikul. Tak či onak, buňky začínají produkovat virový protein a prokazují to imunitnímu systému, který rozvíjí imunitní odpověď i v nepřítomnosti viru.
Tato metoda je zcela nová, na světě neexistují žádné vakcíny, které by fungovaly na tomto principu.
Podle WHO se nicméně sedm společností najednou snaží vakcínu proti koronavirus na základě toho. Touto cestou se vydala společnost Moderna Therapeutics, americký lídr v závodech s vakcínami. Pro sebe si jej vybrali také další tři účastníci závodu z Ruska: vědecké centrum „Vector“ v Novosibirsku (podle Rospotrebnadzora kontroluje tolik návrhů vakcín současně a jeden z nich je založen na RNA), Biocad a vědeckém a klinickém centru pro přesnost a regenerativní medicínu v Kazaň.
"V zásadě není tak těžké vytvořit vakcínu," říká Albert Rizvanov, ředitel Centra, profesor katedry genetiky na Ústavu základní medicíny a biologie Kazanské federální univerzity. „Genetické terapeutické vakcíny jsou z hlediska vývoje nejrychlejší, protože stačí k vytvoření genetického konstruktu.“ Vakcína, na které se v Centru pracuje, by měla střílet na několik cílů najednou: do buněk se vstřikuje řetězec DNA s několika virovými geny současně. Výsledkem je, že buňky nebudou produkovat jeden virový protein, ale několik najednou.
Podle Rizvanova navíc mohou být DNA vakcíny ve výrobě levnější než jiné. "Jsme v podstatě jako Space X," vtipkuje vědec. - Vývoj našeho prototypu stojí jen několik milionů rublů. Prototyp je však jen špičkou ledovce a testování pomocí živého viru je úplně jiný řád. “
Obtíže a triky
Jakmile se vakcíny přemění z teoretického vývoje na výzkumné objekty, začnou růst překážky a omezení jako houby. A financování je jen jedním z problémů. Podle Karpovy Moskevská státní univerzita již má vzorek vakcíny, ale další testování bude vyžadovat spolupráci s dalšími organizacemi. V dalším kroku plánují otestovat bezpečnost a imunogenicitu, což lze provést ve zdech univerzity. Ale jakmile budete muset vyhodnotit účinnost vakcíny, budete muset pracovat s patogenem, což je ve vzdělávací instituci zakázáno.
Kromě toho budou vyžadována speciální zvířata. Faktem je, že obyčejné laboratorní myši neochorí na všechny lidské viry a obraz nemoci může být také velmi odlišný. Proto jsou vakcíny často testovány na fretkách. Pokud je cílem pracovat s myší, pak jsou zapotřebí geneticky modifikované myši, což nést na svých buňkách přesně stejné receptory, na které se koronavirus „drží“ v těle pacient. Tyto myši nejsou levnéAce2 KONSTITUTIVNÍ KNOCKOUT (deset nebo dva desítky tisíc dolarů na řádek). Je pravda, že někdy můžete ušetřit peníze - koupit jen několik jedinců a chovat je v laboratoři - ale to prodlužuje fázi předklinického testování.

A pokud budeme stále schopni vyřešit problém s financováním, pak čas zůstává nepřekonatelným problémem. Rizvanov uvedl, že vývoj vakcín obvykle trvá měsíce a roky. "Zřídka méně než rok, obvykle více," říká. Vedoucí Federální lékařské a biologické agentury (vyvíjejí vakcíny založené na rekombinantním proteinu) Veronika Skvortsová navrhlaFMBA Ruska obdrží první výsledky testů prototypů koronavirových vakcín v červnu 2020že hotová vakcína se může objevit za 11 měsíců.
Existuje několik fází, ve kterých lze proces urychlit. Nejviditelnějším z nich je vývoj. Americká společnost Moderna se ujala vedení, protože se dlouhodobě zabývá tvorbou vakcín mRNA. A aby vytvořili další, měli dost dekódovaného genomu nového viru. Ruské týmy z Moskvy a Kazaně také již několik let pracují na své technologii a spoléhají na výsledky testů svých předchozích vakcín proti jiným chorobám.
Ideální by byla platforma, která vám umožní rychle vytvořit novou vakcínu ze šablony. Vědci z Moskevské státní univerzity tyto plány vymýšlejí.
„Na povrch naší částice,“ říká Karpova, „můžeme umístit proteiny několika virů a současně chránit před COVID-19, SARS a MERS. Dokonce si myslíme, že takovým ohniskům můžeme v budoucnu zabránit. Existuje 39 koronavirů, některé z nich jsou blízké lidským koronavirům a je zcela jasné, co to je překonat druhovou bariéru (skákání viru z netopýrů na člověka. - Cca. N + 1.). Ale pokud existuje taková vakcína jako Lego, můžeme na ni nasadit protein nějakého viru, který někde vznikl. Uděláme to do dvou měsíců - tyto proteiny nahradíme nebo přidáme. Pokud by taková vakcína byla k dispozici v prosinci 2019 a lidé by byli očkováni alespoň v Číně, nerozšířilo by se to dále. ““
Další fází je předklinické testování, tj. Práce s laboratorními zvířaty. Není to nejdelší proces, ale lze ho vyhrát na jeho náklady v kombinaci s klinickými zkouškami na lidech. To je přesně to, co moderna udělala - společnost se omezila na rychlou bezpečnostní kontrolu a šla rovnou k výzkumu lidí. Je však třeba si uvědomit, že droga, kterou zkouší, je jednou z nejbezpečnějších. Jelikož společnost Moderna nepoužívá viry ani rekombinantní proteiny, existuje jen velmi malá šance, že dobrovolníci budou mít vedlejší účinky - imunitní systém prostě nemá na co agresivně reagovat. Nejhorší, co se může stát, je, že vakcína je neúčinná. To však zbývá ověřit.
Výroba očkovacích látek však zjevně není omezující fází. "To není o nic složitější než obvyklá biotechnologická produkce rekombinantních proteinů," vysvětluje Rizvanov. Podle něj může rostlina za několik měsíců vyprodukovat milion dávek takové vakcíny. Olga Karpova uvádí podobný odhad: tři měsíce na milion dávek.
Potřebujete vakcínu?
Otázka, zda stojí za to omezit klinické studie, je diskutabilní. Za prvé, je to pomalý proces sám o sobě. V mnoha případech musí být vakcína podána v několika fázích: pokud se virus nerozmnoží sám uvnitř těla, rychle se vylučuje a jeho koncentrace je nedostatečnáPřipravenost na pandemii viru influenzy ptáků A a vývoj vakcínvyvolat těžkou imunitní odpověď. I jednoduchý test účinnosti proto bude trvat nejméně několik měsíců a lékaři budou celý rok sledovat bezpečnost vakcíny pro zdraví dobrovolníků.
Zadruhé, COVID-19 je ten pravý případ, kdy se zdá nepraktické urychlit mnoho lidských pokusů.
Úmrtnost na toto onemocnění se dnes odhaduje na několik procent a tato hodnota se pravděpodobně dále sníží, jakmile bude zřejmé, kolik lidí onemocnělo touto chorobou asymptomaticky. Vakcína, pokud bude vyvinuta nyní, však bude muset být podána milionům lidí a dokonce i malé vedlejší účinky mohou mít za následek počet nemocí a úmrtí srovnatelných se samotnou infekcí. A nový koronavirus není ani zdaleka tak „naštvaný“, aby podle slov Rizvanova „zcela odhodil všechny bezpečnostní aspekty“. Vědec věří, že v současné situaci je nejúčinnější karanténa.
Podle Karpovy však není v blízké budoucnosti nutná potřeba vakcíny. "Není třeba očkovat lidi během pandemie, není to v souladu s pravidly epidemie," vysvětluje.
Galina Kozhevnikova, vedoucí oddělení infekčních chorob univerzity RUDN, s ní souhlasí. "Během epidemie se nedoporučuje vůbec žádné očkování, dokonce ani plánované, které je zahrnuto do očkovacího schématu." Protože neexistuje žádná záruka, že osoba není v inkubační době, a pokud v tuto chvíli platí vakcína, nežádoucí účinky a snížená účinnost vakcíny jsou možné, “odpověděla Kozhevnikova na otázku N + 1.
Dodala, že existují případy, kdy je nutné nouzové očkování ze zdravotních důvodů, v situaci, kdy jde o život a smrt. Například během vypuknutí antraxu ve Sverdlovsku v roce 1979 byli všichni očkováni, tisíce lidí byly naléhavě očkovány a v roce 1959 v Moskvě při vypuknutí neštovicKokorekin, Alexey Alekseevich - "Wikipedia" z Indie od umělce Alexey Kokorekin.
"Ale koronavirus rozhodně není takový příběh." Podle toho, co se děje, vidíme, že se tato epidemie vyvíjí podle klasických zákonů o akutních respiračních onemocněních, “říká Kozhevnikova.
Vývojáři vakcín jsou tedy vždy v nepříjemné situaci. I když neexistuje žádný virus, je téměř nemožné vytvořit vakcínu. Jakmile se virus objevil, ukázalo se, že to mělo být provedeno predvčerem. A když to ustoupí, výrobci ztratí své zákazníky.
Musí však být podána vakcína. To se nestalo během předchozích ohnisek koronavirových infekcí - jak MERS, tak SARS skončily příliš rychle a výzkum přišel o financování. Pokud však případy SARS nebyly na světě pozorovány od roku 2004, pak je poslední případ MERS datován rokem 2019 a nikdo nemůže zaručit, že se ohnisko nebude opakovat. Vakcína proti předchozím infekcím by navíc mohla poskytnout strategickou platformu pro budoucí vývoj vakcín.
Karpova konstatuje, že i po úpadku této erupce COVID-19 jiný je možný. A v tomto případě by měl stát mít připravenou vakcínu. "Toto není druh vakcíny, kterou budou všichni lidé očkováni jako chřipka," říká. „Ale v případě nouze s novým ohniskem by měl stát mít takovou vakcínu i testovací systém.“
Přečtěte si také🧐
- Jak se bude vyvíjet pandemie koronaviru a jak to skončí
- Proč se mýlí pověst, že nový koronavirus byl vyšlechtěn v laboratoři
- 5 důležitých otázek o životě během epidemie koronavirů


